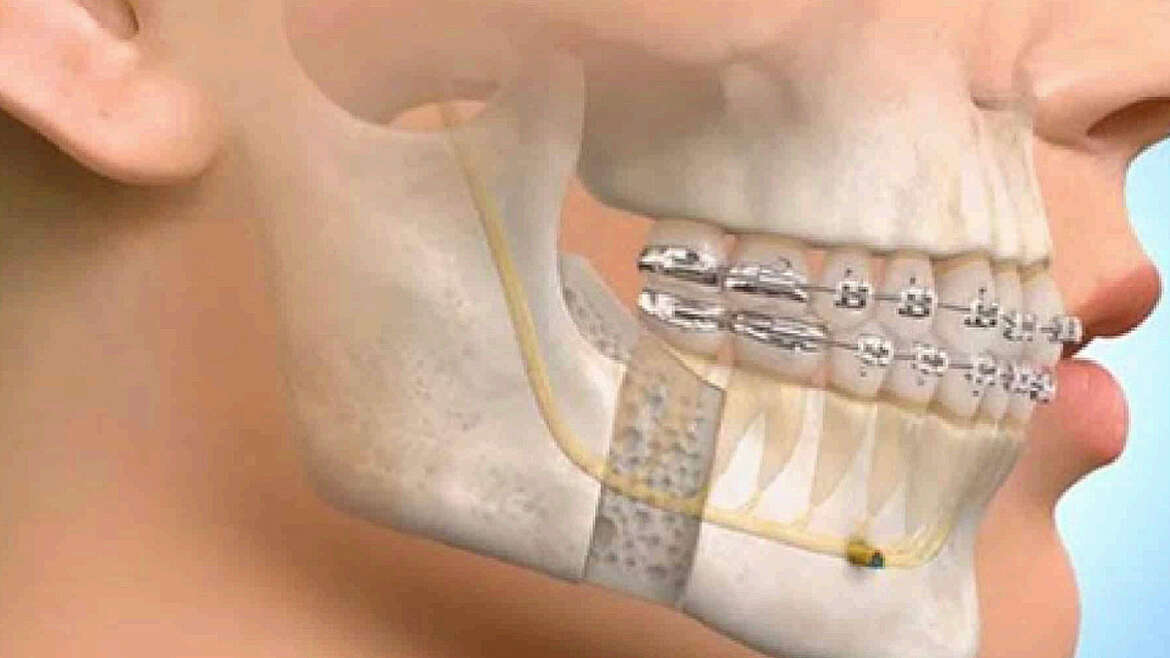
การรักษาทางศัลยกรรมช่องปากและแม็กซิลโลเฟเซียล เป็นการศัลยกรรมเนื้อเยื่อในช่องปาก ใบหน้า และกระดูกขากรรไกร เพื่อแก้ไขความผิดปกติ หรือรอยโรคต่างๆ รวมทั้งการปรับแต่งกระดูกขากรรไกรให้เหมาะสมต่อการสบฟัน หรือก่อนการใส่ฟันปลอม
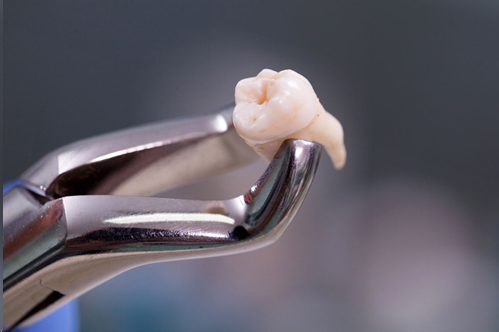
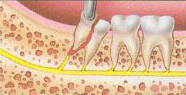
การถอนฟัน เป็นการรักษาทางทันตกรรม ที่ควรจัดเป็นทางเลือกสุดท้ายในการกำจัดภาวะการอักเสบหรือการติดเชื้อของฟัน เพราะการสูญเสียฟันซี่ใดซี่หนึ่ง จะทำให้ฟันซี่ข้างเคียงเคลื่อนไปยังช่องว่าง ส่งผลกระทบต่อการบดเคี้ยว การเรียงตัวของฟัน และการสบฟัน
การถอนฟัน คือการรักษาโดยการนำเอาฟันออกจากกระดูกเบ้าฟัน เนื่องจากเหตุหลายประการ ดังนี้
- ฟันผุมากจนถึงชั้นโพรงประสาทฟัน และไม่สามารถบูรณะได้
- ฟันที่ติดเชื้อของกระดูกรอบรากฟัน และไม่สามารถรักษาได้ เช่น โรคปริทันต์อักเสบในระยะรุนแรง
- ฟันน้ำนมไม่หลุดตามระยะเวลา ทำให้ฟันแท้ข้างใต้ขึ้นมาแทนที่ไม่ได้หรือฟันแท้ขึ้นผิดตำแหน่ง
- ฟันที่ต้องถอนเพื่อการรักษา เช่น ถอนฟันเพื่อการจัดฟัน ถอนฟันเพื่อการใส่ฟัน
- ฟันที่ได้รับอุบัติเหตุ ฟันแตก ฟันหักแบบที่ไม่สามารถซ่อมแซมได้ หรือรากฟันหัก ไม่สามารถอุดหรือรักษาคลองรากฟันได้
- ฟันที่มีพยาธิสภาพของกระดูกรอบ ๆ รากฟัน เช่น ถุงน้ำ (Cyst), เนื้องอก (Tumor), กระดูกอักเสบ (Osteomyelitis) หรือกระดูกขากรรไกรตาย (Bone necrosis)
- ฟันที่อยู่ในบริเวณที่ต้องได้รับการฉายรังสีรักษาและมีภาวะเสี่ยงที่จะต้องถอนในอนาคต
- มีปัญหาเกี่ยวกับตำแหน่งและการขึ้นของฟัน ซึ่งทันตแพทย์เห็นสมควรที่จะถอน เช่น ปัญหาฟันคุด ฟันชน (Embedded or Impacted tooth) ฟันเกิน (Supernumerary tooth) หรือฟันที่ไม่ได้ใช้ประโยชน์
- ในผู้ป่วยที่ไม่สามารถดูแลสุขภาพช่องปากให้ดีได้ เกิดปัญหาติดเชื้อจากฟันและเหงือกบ่อย ๆ และไม่ใช้ฟันในการบดเคี้ยวอาหารอีกต่อไป อาจพิจารณาถอนออกเพื่อลดโอกาสการติดเชื้อในช่องปากได้
ขั้นตอนการถอนฟัน
- ทันตแพทย์ตรวจสภาพฟันและเอ็กซ์เรย์ฟัน เพื่อดูรายละเอียดของฟันซี่นั้นๆก่อนการถอนฟัน
- ถอนฟันภายใต้ยาชาเฉพาะที่
- กรณีที่ถอนฟันหลายซี่ติดกัน ทันตแพทย์อาจจะพิจารณาเย็บแผลถอนฟันร่วมด้วย ซึ่งกรณีนี้อาจจะต้องได้รับการตัดไหมภายใน 5-10 วัน หลังการถอนฟัน (สำหรับไหมเย็บแผลชนิดไม่ละลาย)
- การปฏิบัติตัวตามคำแนะนำในการดูแลตนเองหลังการถอนฟัน
*** การแจ้งรายละเอียดเกี่ยวกับประวัติโรคประจำตัว ประวัติแพ้ยา และยาที่ใช้อยู่ประจำ รวมทั้งการปฏิบัติตามคำแนะนำในการดูแลตนเองหลังการถอนฟันอย่างเคร่งครัด จะช่วยหลีกเลี่ยงการเกิดภาวะแทรกซ้อนที่ไม่พึงประสงค์ได้ เช่น
- การรับประทานยาบางชนิด เช่น แอสไพริน ยาละลายลิ่มเลือด มีผลต่อการแข็งตัวของเลือด อาจทำให้เลือดหยุดช้ากว่าปกติ
- โรคประจำตัวบางอย่าง เช่น โรคมะเร็ง, โรคเลือด, โรคหัวใจ, ผู้ป่วยที่มีภาวะความดันโลหิตสูง หรือมีการตายของกล้ามเนื้อหัวใจ, เบาหวาน หรือผู้ป่วยที่มีโรคประจำตัวหลายๆโรค กรณีเช่นนี้ ควรได้รับการปรึกษาจากแพทย์ประจำตัวเพื่อเตรียมความพร้อมของสภาพร่างกายก่อนการถอนฟัน
- การกัดผ้าก๊อช หลังการถอนฟัน โดยหลีกเลี่ยงการพูดคุย, ถ่มน้ำลาย หรือบ้วนปาก ตลอดระยะเวลาที่ทันตแพทย์กำหนด จะช่วยป้องกันภาวะเลือดไหลไม่หยุดหรือการติดเชื้อภายหลังการถอนฟันได้
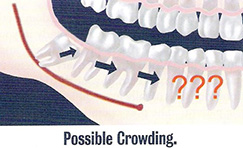
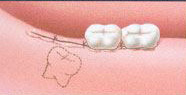
การป้องกันการเคลื่อนของฟันไปยังช่องว่างหลังการถอนฟัน
เมื่อมีการถอนฟัน ฟันซี่ข้างเคียงหรือฟันคู่สบมักมีการเคลื่อนไปยังช่องว่าง ทำให้เกิดผลเสีย ดังนี้
- ทำให้เกิดช่องห่างระหว่างซี่ฟันในตำแหน่งฟันกราม ทำให้เศษอาหารติดได้ง่ายขึ้น
- ทำให้เกิดช่องห่างระหว่างซี่ฟันในตำแหน่งฟันหน้า มีผลต่อความสวยงาม
- ทำให้แนวฟันซี่ข้างเคียงล้มเอียง เกิดแรงกระแทกจากการสบฟันในตำแหน่งนั้นมากกว่าปกติ (Traumatic Occlusion)
- ทำให้ฟันคู่สบยื่นยาวมากกว่าฟันซี่อื่นๆ เป็นสาเหตุให้เศษอาหารติดระหว่างซี่ฟันได้ง่าย
- เมื่อต้องการทำฟันปลอมในภายหลัง ฟันที่ล้มเอียงจะมีผลทำให้ประสิทธิภาพของฟันปลอมลดลง
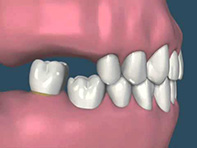
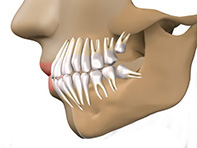
การผ่าตัดเพื่อเอาฟันคุดออก มีวัตถุประสงค์ เพื่อป้องกันหรือรักษาภาวะแทรกซ้อนของฟันคุด โดยมีข้อบ่งชี้ในการผ่าตัด ดังนี้
- ภาวะการอักเสบ หรือการติดเชื้อจากฟันคุด
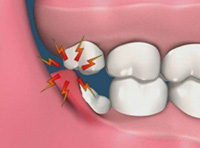
- ฟันคุดที่ขึ้นบางส่วน ทำให้เศษอาหารติดและทำความสะอาดได้ยาก
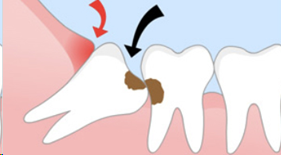
- ฟันคุดที่ขัดขวางการขึ้นของฟันซี่อื่นๆ
- ฟันคุดที่มีแรงดันทำให้ฟันหน้าเรียงไม่เป็นระเบียบ เกิดอาการปวด หรือการละลายของรากฟันข้างเคียง
- ก่อนการรักษาทางทันตกรรมจัดฟัน เพื่อป้องกันการเคลื่อนของฟันคุด ซึ่งอาจส่งผลเสียต่อการเรียงตัวของฟันซี่อื่นๆ
- การใส่ฟันปลอมเหนือตำแหน่งกระดูกที่มีฟันคุดอยู่
- การป้องกันการเกิดพยาธิสภาพบริเวณฟันคุด เช่น เนื้องอก ถุงน้ำ
- ท่านที่จะรับการฉายรังสีรักษา ควรผ่าฟันคุดออกก่อนการฉายรังสีรักษา
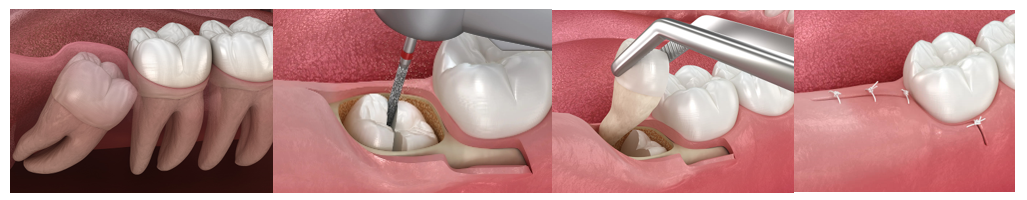
ขั้นตอนการผ่าฟันคุด
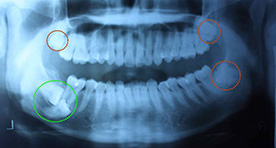
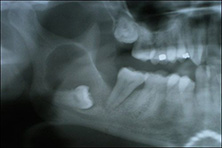
- ทันตแพทย์ตรวจสภาพฟันและเอ็กซ์เรย์ฟัน เพื่อดูรายละเอียดของฟันซี่นั้นๆก่อนการผ่าตัด
- ผ่าตัดภายใต้ยาชาเฉพาะที่
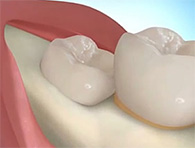
- กรณีที่ฟันคุดฝังอยู่ใต้กระดูกบางส่วนหรืออยู่ในแนวเอียง จำเป็นต้องได้รับการตัดแต่งกระดูกและตัดแบ่งฟันคุดออกเป็นส่วนๆ เพื่อให้ชิ้นส่วนของฟันคุดอยู่ในทิศทางที่สามารถนำออกมาจากเบ้าฟันได้
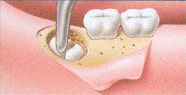
- การเย็บแผลผ่าตัด ซึ่งจำเป็นต้องได้รับการตัดไหมภายใน 5-10 วันหลังการผ่าตัด ในกรณีที่ใช้ไหมเย็บแผลชนิดไม่ละลาย
- การปฏิบัติตัวตามคำแนะนำในการดูแลตนเองหลังการผ่าตัด
*** การแจ้งรายละเอียดเกี่ยวกับประวัติโรคประจำตัว ประวัติแพ้ยา และยาที่ใช้อยู่ประจำ รวมทั้งการปฏิบัติตามคำแนะนำในการดูแลตนเองหลังการผ่าตัดอย่างเคร่งครัด จะช่วยหลีกเลี่ยงการเกิดภาวะแทรกซ้อนที่ไม่พึงประสงค์ได้ เช่น
- การรับประทานยาบางชนิด เช่น แอสไพริน ยาละลายลิ่มเลือด มีผลต่อการแข็งตัวของเลือดอาจทำให้เลือดหยุดช้ากว่าปกติ
- โรคประจำตัวบางอย่าง เช่น โรคมะเร็ง, โรคเลือด, โรคหัวใจ, ผู้ป่วยที่มีภาวะความดันโลหิตสูง หรือมีการตายของกล้ามเนื้อหัวใจ, เบาหวาน หรือผู้ป่วยที่มีโรคประจำตัวหลายๆโรค กรณีเช่นนี้ ควรได้รับการปรึกษาจากแพทย์ประจำตัวเพื่อเตรียมความพร้อมของสภาพร่างกายก่อนการผ่าตัด
- การกัดผ้าก๊อชหลังผ่าตัด โดยหลีกเลี่ยงการพูดคุย, ถ่มน้ำลายหรือบ้วนปาก ตลอดระยะเวลาที่ทันตแพทย์กำหนด จะช่วยป้องกันภาวะเลือดไหลไม่หยุด หรือการติดเชื้อภายหลังการผ่าตัดได้
- การประคบเย็นบริเวณข้างแก้มภายนอกช่องปากอย่างสม่ำเสมอตลอด 3 ชั่วโมงแรก จะช่วยป้องกันการเกิดภาวะบวมหลังการผ่าตัด
การจัดฟันร่วมกับการผ่าตัดขากรรไกร จะเลือกทำในกรณีที่มีการสบฟันผิดปกติร่วมกับมีความผิดปกติของกระดูกขากรรไกรมาก เช่น
- ฟันหน้าบนยื่นมาก
- คางเล็ก
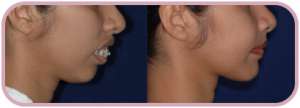
- คางยื่น

- ยิ้มเห็นเหงือกมาก
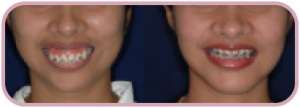
การผ่าตัดตกแต่งสันเหงือก เป็นการผ่าตัดที่มีวัตถุประสงค์เพื่อส่งเสริมให้ผู้ป่วยใช้ฟันปลอมบดเคี้ยวได้อย่างมีประสิทธิภาพมากขึ้น รวมทั้ง การแก้ปัญหาพูดไม่ชัดจากเนื้อเยื้อที่ขัดขวางการเคลื่อนของลิ้น และการแก้ปัญหาที่เกี่ยวกับความสวยงามของระดับเหงือก ดังนี้
- การตกแต่งกระดูกสันเหงือก (Alveoloplasty) เป็นการตกแต่งกระดูกสันเหงือกที่โป่งนูน ยื่นยาว หรือแหลมคม ให้มีรูปร่างที่เหมาะสมสำหรับรองรับฟันปลอม เพื่อให้ฟันปลอมรับน้ำหนักในการบดเคี้ยว และกระจายน้ำหนักลงบนสันเหงือกได้ดีป้องกันการกดเจ็บจากน้ำหนักในการบดเคี้ยวลงบนกระดูกที่มีสภาพไม่เหมาะสม
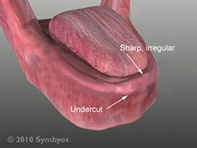
- การตัดปุ่มกระดูก (Torectomy /Reduction of Exostosis) เป็นการตัดปุ่มกระดูกที่มีขนาดใหญ่กว่าปกติ ซึ่งเนื้อเยื่อที่ปกคลุมกระดูกเหล่านี้ มักจะเป็นแผลได้ง่ายเนื่องจากเนื้อเยื่อเหงือกที่ปกคลุมมักจะบางกว่าปกติ
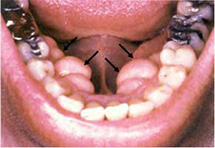
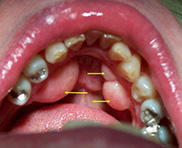
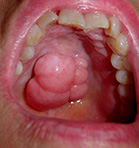
- การผ่าตัดเนื้อเยื่อยึดสันเหงือกกับริมฝีปาก แก้ม หรือลิ้น (Frenectomy) เพื่อปรับแต่งตำแหน่งยึดเกาะของเนื้อเยื่อยึด ไม่ให้ขัดขวางการเคลื่อนไหวของริมฝีปาก แก้ม หรือลิ้น ที่อาจส่งผลเสียต่อการพูด การร่นของขอบเหงือก การเกิดช่องว่างของฟันหน้า และกีดขวางต่อการใส่ฟันปลอม
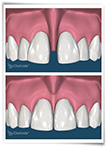
- การผ่าตัดยกระดับสันเหงือก (Vestibuloplasty) เป็นการผ่าตัดที่ทำให้ร่องระหว่างสันเหงือกและแก้ม (Vestibule) ลึกมากขึ้น เพื่อให้สันเหงือกมีความสูงมากขึ้น เหมาะสมต่อการรองรับฟันปลอมได้ดีขึ้น
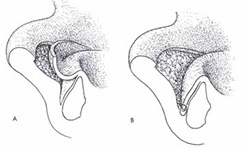
- การผ่าตัดร่นระดับขอบเหงือก (Gingivectomy) เป็นการผ่าตัดเพื่อเปลี่ยนแปลงระดับขอบเหงือกให้สูงขึ้น อาจจะทำเพื่อความสวยงาม ให้ฟันดูยาวขึ้น หรือเป็นการตัดแต่งเหงือกส่วนเกินที่ปิดคลุมในตำแหน่งรอยผุ เพื่อให้ทันตแพทย์สามารถกำจัดรอยผุได้สะอาดก่อนการอุดฟัน
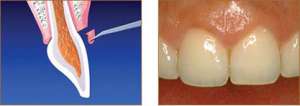
- การผ่าตัดร่นระดับขอบเหงือก และกระดูกหุ้มฟัน (Crown Lengthening) เป็นการผ่าตัดเหงือก และกรอแต่งกระดูก เพื่อเพิ่มความยาวของซี่ฟัน โดยมีวัตถุประสงค์เพื่อความสวยงาม หรือเพิ่มความยาวของซี่ฟันให้เหมาะสมต่อการยึดของครอบฟัน รวมทั้ง การร่นระดับกระดูกและขอบเหงือกในตำแหน่งที่มีรอยผุลุกลามลงใต้เหงือกค่อนข้างมาก เพื่อให้ทันตแพทย์สามารถกำจัดรอยผุได้สะอาดก่อนการอุดฟัน
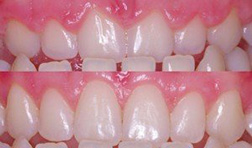
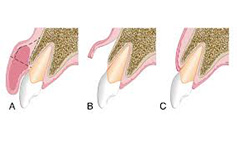
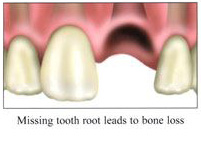
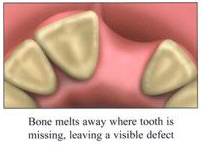
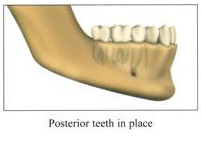
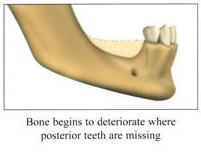
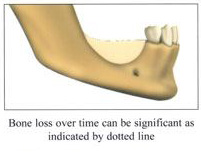
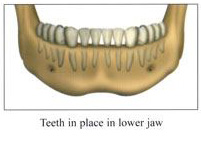
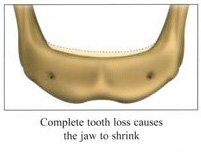
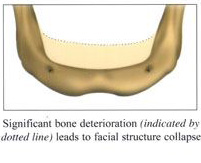
การศัลยกรรมเพื่อปลูกกระดูกขากรรไกร เป็นวิทยาการทางทันตกรรม ที่จะช่วยเสริมประสิทธิภาพในการบดเคี้ยว รวมทั้งเสริมบุคลิกภาพของผู้ป่วย ในกรณีที่ผู้ป่วยมีการสูญเสียกระดูกที่รองรับฟัน ซึ่งมีวัตถุประสงค์หลัก เพื่อทดแทนแนวสันกระดูกขากรรไกรที่เสื่อมลง หรือสูญเสียรูปร่างจากการถอนฟันแล้วทิ้งช่วงเวลาไว้นานและไม่ได้ใส่รากเทียมทดแทน โดยมากมักจะพิจารณาทำก่อนการฝังรากเทียม หรือก่อนการใส่ฟันปลอมชนิดอื่นๆ
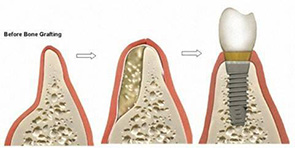
วัสดุที่ใช้ในการปลูกกระดูก
- Autogenous Bone Graft เป็นการใช้กระดูกของผู้ป่วยเอง เช่น กระดูกขากรรไกรล่าง, กระดูกสะโพก ทันตแพทย์จะเลือกใช้วิธีนี้ในกรณีที่ต้องทดแทนกระดูกเป็นบริเวณกว้าง และมักจะต้องใช้วัสดุชนิดอื่นร่วมด้วย เนื่องจากกระดูกของผู้ป่วยมักจะเกิดการเสื่อมสลายได้ง่ายกว่าวัสดุชนิดอื่น
- Allogenic Bone Graft เป็นการใช้กระดูกมนุษย์ที่ผ่านการทำแห้งแบบแช่เยือกแข็ง (Freeze Drying) ทันตแพทย์มักจะเลือกใช้วัสดุชนิดนี้ในการปลูกกระดูกขากรรไกร เนื่องจากนำมาใช้ได้ง่าย และมีประสิทธิภาพที่ดี อัตราการเสื่อมสลายของกระดูกค่อนข้างต่ำ
- Xenogenic Bone Graft เป็นการใช้กระดูกวัวที่ผ่านการทำแห้งแบบแช่เยือกแข็ง (Freeze Drying) วัสดุชนิดนี้ก็เป็นทางเลือกที่นิยมเช่นกัน เนื่องจาก ประสิทธิภาพที่ได้ และอัตราการเสื่อมสลายของกระดูกใกล้เคียงกับ Allogenic Bone Graft
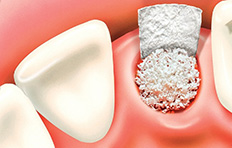
- Alloplastic Bone Graft เป็นกระดูกสังเคราะห์จาก Hydroxyapatite แต่มักจะไม่เป็นที่นิยมใช้ เนื่องจาก ประสิทธิภาพที่ได้และอัตราการเสื่อมสลายสูงกว่า Allogenic และ Xenogenic Bone Graft
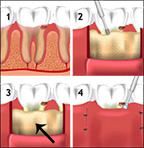
ขั้นตอนการปลูกกระดูก
- ทันตแพทย์ตรวจสภาพกระดูกขากรรไกร และเอ็กซ์เรย์ชนิดพาโนรามิค เพื่อประเมินความหนาและความกว้างของกระดูก
- ผ่าตัดภายใต้ยาชาเฉพาะที่ (ยกเว้นกรณีที่จำเป็นต้องใช้กระดูกสะโพก จะต้องทำการผ่าตัดภายใต้ยาสลบ)
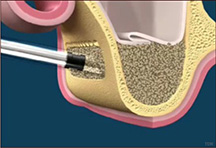
- การเย็บแผลผ่าตัด โดยจะได้รับการตัดไหมภายใน 7-14 วันหลังการผ่าตัด ในกรณีที่ใช้ไหมเย็บแผลชนิดไม่ละลาย
- การปฏิบัติตัวตามคำแนะนำในการดูแลตนเองหลังการผ่าตัด
*** การแจ้งรายละเอียดเกี่ยวกับประวัติโรคประจำตัว ประวัติแพ้ยา และยาที่ใช้อยู่ประจำ รวมทั้งการปฏิบัติตามคำแนะนำในการดูแลตนเองหลังการผ่าตัดอย่างเคร่งครัด จะช่วยหลีกเลี่ยงการเกิดภาวะแทรกซ้อนที่ไม่พึงประสงค์ได้ เช่น
- การรับประทานยาบางชนิด เช่น แอสไพริน ยาละลายลิ่มเลือด มีผลต่อการแข็งตัวของเลือด อาจทำให้เลือดหยุดช้ากว่าปกติ
- โรคประจำตัวบางอย่าง เช่น โรคมะเร็ง, โรคเลือด, โรคหัวใจ, ผู้ป่วยที่มีภาวะความดันโลหิตสูง หรือมีการตายของกล้ามเนื้อหัวใจ, เบาหวาน หรือผู้ป่วยที่มีโรคประจำตัวหลายๆโรค กรณีเช่นนี้ ควรได้รับการปรึกษาจากแพทย์ประจำตัว เพื่อเตรียมความพร้อมของสภาพร่างกายก่อนการผ่าตัด
- การกัดผ้าก๊อซ หลังผ่าตัด โดยหลีกเลี่ยงการพูดคุย, ถ่มน้ำลาย หรือบ้วนปาก ตลอดระยะเวลาที่ทันตแพทย์กำหนด จะช่วยป้องกันภาวะเลือดไหลไม่หยุดหรือการติดเชื้อภายหลังการผ่าตัดได้
- การประคบเย็นบริเวณข้างแก้มภายนอกช่องปากอย่างสม่ำเสมอตลอด 3 ชั่วโมงแรก จะช่วยป้องกันการเกิดภาวะบวมหลังการผ่าตัด
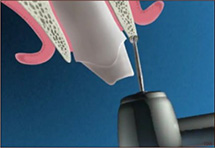
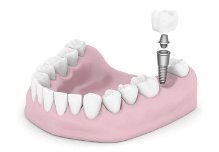
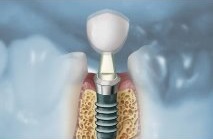
การฝังรากเทียม เป็นวิทยาการทางทันตกรรมที่ทดแทนการสูญเสียฟันธรรมชาติ โดยฝังวัสดุที่มีรูปร่างคล้ายรากฟันลงบนกระดูกขากรรไกร เพื่อช่วยให้ฟันปลอมภายในช่องปาก ทั้งชนิดถอดได้และชนิดติดแน่นยึดเกาะได้ดี และมีข้อดีที่ช่วยกระจายแรงบดเคี้ยวลงบนกระดูกขากรรไกร เปรียบเสมือนรากฟันธรรมชาติที่ป้องกันไม่ให้มีการละลายตัวของกระดูกขากรรไกรจากการสูญเสียฟันไป
ทันตกรรมรากเทียมประกอบด้วย 3 ส่วนหลักที่สำคัญ คือ
- รากเทียม เป็นวัสดุที่ทำจากโลหะไททาเนียม ทำหน้าที่ทดแทนรากฟัน ซึ่งฝังอยู่ในกระดูกขากรรไกร และกระดูกจะสร้างเนื้อเยื่อเข้ามายึดติดกับรากเทียมได้แน่น โดยไม่ทำให้เนื้อเยื่ออักเสบ และไม่เกิดผลข้างเคียงใดๆ ต่อกระดูกโดยรอบ
- แกนหลัก เป็นวัสดุที่ใส่ในรากเทียม เพื่อเป็นแกนสำหรับรองรับฟันปลอม ซึ่งมีหลากหลายชนิดขึ้นอยู่กับลักษณะของฟันปลอม
- ฟันปลอม เป็นส่วนที่ลอกเลียนรายละเอียดของฟันธรรมชาติ ซึ่งอาจจะเป็นครอบฟัน, สะพานฟัน หรือ ฟันปลอมชนิดถอดได้
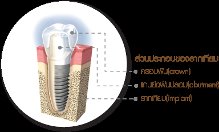
ประเภทของทันตกรรมรากเทียม
รากเทียม เป็นวิทยาการที่นำมาใช้ในงานทันตกรรม ได้ 3 รูปแบบ ดังนี้
- ทันตกรรมรากเทียม สำหรับงานฟันปลอมชนิดติดแน่น เช่น ครอบฟัน, สะพานฟัน ใช้ระยะเวลา 3-6 เดือน
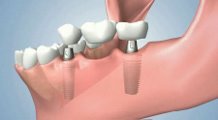
- ทันตกรรมรากเทียม สำหรับงานฟันปลอมชนิดถอดได้ เช่น ฟันปลอมอะคลิริค, ฟันปลอมโครงโลหะ ใช้ระยะเวลา 3-6 เดือน
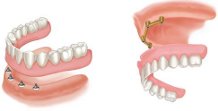
- ทันตกรรมรากเทียมสำหรับใช้งานได้ทันที เหมาะสำหรับการทำฟันปลอมเพียง 1 ซี่ ในตำแหน่งที่ไม่ได้รับแรงในการบดเคี้ยว ใช้เวลาเพียง 1 วัน-3 สัปดาห์
ขั้นตอนการทำรากเทียม
- ทันตแพทย์สอบถามถึงประวัติโรคประจำตัวและพฤติกรรมการสูบบุหรี่ เนื่องจากโรคประจำตัวบางชนิด เช่น โรคเบาหวาน, โรคทางกระดูกบางอย่าง, การฉายรังสีรักษาบริเวณใบหน้า หรือการสูบบุหรี่ อาจส่งผลเสียต่อการยึดติดของรากเทียม
- ทันตแพทย์ตรวจสุขภาพช่องปาก และบันทึกภาพถ่ายรังสี เพื่อประเมินถึงการดูแลสุขภาพช่องปากของคนไข้ และประเมินความหนาของกระดูกที่รองรับรากเทียม
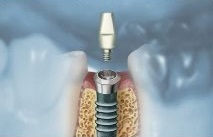
- การผ่าตัดฝังรากเทียมลงในกระดูกขากรรไกร ภายใต้ยาชาเฉพาะที่ โดยใช้เวลาในการผ่าตัดประมาณ 1-2 ชั่วโมง หลังจากนั้น รอให้มีการสร้างเนื้อเยื่อกระดูกยึดติดกับรากเทียม ประมาณ 3-6 เดือน ซึ่งขึ้นอยู่กับคุณภาพของกระดูกขากรรไกร

- เมื่อมีการยึดแน่นของรากเทียม ทันตแพทย์จะต่อส่วนแกนหลักเข้ากับรากเทียม และรอให้เหงือกบริเวณรอบแกนหลักปรับสภาพเนื้อเยื่อ ประมาณ 1-2 สัปดาห์
- ทันตแพทย์พิมพ์ปากเพื่อทำฟันปลอม ซึ่งใช้ระยะเวลาประมาณ 1-3 สัปดาห์ (ขึ้นอยู่กับชนิดของฟันปลอม)
- ทันตแพทย์ยึดหรือสวมใส่ฟันปลอมลงบนแกนหลัก และแนะนำวิธีการดูแลทำความสะอาด
ข้อควรปฏิบัติและการดูแลหลังการฝังรากเทียม
- ภายใน 1 สัปดาห์แรก หลังการผ่าตัด ควรรับประทานอาหารอ่อน และหลีกเลี่ยงการสูบบุหรี่
- อาจมีอาการเจ็บหรือบวมบริเวณที่ทำการผ่าตัด ภายใน 1 สัปดาห์แรก ซึ่งท่านสามารถหลีกเลี่ยงอาการดังกล่าวได้โดย
- ประคบเย็นในช่วง 48 ชั่วโมงแรกหลังการผ่าตัด
- ประคบอุ่นหลังการผ่าตัด 48 ชั่วโมง
- บ้วนปากด้วยน้ำเกลือ หลังการแปรงฟันทุกครั้ง
- รับประทานยาตามที่ทันตแพทย์แนะนำ
- หลีกเลี่ยงการกัดเคี้ยวอาหารในตำแหน่งที่ฝังรากเทียม ภายใน 3 เดือนแรก เพื่อป้องกันแรงกระแทก ที่อาจจะมีผลต่อการสร้างเนื้อเยื่อติดกับรากเทียม
- ควรทำความสะอาด โดยการแปรงฟันหลังมื้ออาหารทุกครั้ง โดยเน้นในตำแหน่งที่ทำการฝังรากเทียมด้วยแปรงขนนุ่ม และใช้ไหมขัดฟันได้ตามปกติเหมือนฟันธรรมชาติ อย่างน้อยวันละ 1 ครั้ง
- ควรหลีกเลี่ยง การรับประทานอาหารที่มีความแข็ง และเหนียวมากเกินไป
- ควรตรวจสุขภาพฟันโดยทันตแพทย์ทุก 6 เดือน
- หากมีสิ่งผิดปกติเกิดขึ้นกับเนื้อเยื่อในช่องปาก ไม่ว่าจะเป็นตุ่มเล็กๆ ก้อนนูนๆ ถุงน้ำ หรือรอยฝ้าขาว ควรได้รับการตรวจโดยทันตแพทย์เฉพาะทางด้านศัลยกรรมช่องปาก เพื่อวินิจฉัยรอยโรคตั้งแต่เนิ่นๆ หากรอยโรคบางชนิดไม่สามารถวินิจฉัยได้ด้วยตาเปล่า ทันตแพทย์อาจจะพิจารณาส่งตรวจชิ้นเนื้อ (Biopsy) เพื่อให้ได้ผลการวินิจฉัยที่ถูกต้อง
- ถุงน้ำและเนื้องอกที่เกิดขึ้นในช่องปาก มีหลากหลายชนิด ทั้งที่เป็นเนื้อร้าย และไม่ใช่เนื้อร้าย หากทันตแพทย์ตรวจพบตั้งแต่เนิ่นๆ และวินิจฉัยได้ชัดเจน การรักษาจะไม่ยุ่งยาก บางชนิดสามารถทำการผ่าตัดภายใต้ยาชาเฉพาะที่ และดูแลแผลเหมือนกับการผ่าตัดในช่องปากโดยทั่วไป แต่รอยโรคบางชนิดอาจจำเป็นต้องผ่าตัดภายใต้ยาสลบ หรือให้การรักษาอย่างอื่นควบคู่ไปด้วย
- ดังนั้น เมื่อมีสิ่งผิดปกติเกิดขึ้นกับเนื้อเยื่อในช่องปาก จึงไม่ควรนิ่งนอนใจ รวมทั้งการพบทันตแพทย์เพื่อตรวจสุขภาพช่องปากทุก 6 เดือน ก็จะช่วยคัดกรองความผิดปกติเหล่านี้ และวินิจฉัยในเบื้องต้นได้
1. ฐานโลหะ เป็นฐานฟันปลอมที่มีความแข็งแรงสามารถออกแบบให้ส่วนฐานปิดทับเนื้อเยื่อเหงือกหรือเพดานปากให้บางและน้อยที่สุดได้ ซึ่งจะช่วยลดปัญหาการออกเสียงพูดไม่ชัดหรือการปิดพื้นที่สัมผัสอาหารในขณะรับประทาน แต่พื้นผิวบางส่วนที่รองรับฟันปลอมก็จำเป็นต้องใช้วัสดุชนิดอะคริลิกร่วมด้วย
2. ฐานอะคริลิก มีลักษณะคล้ายพลาสติกชนิดแข็ง จำเป็นต้องออกแบบให้ส่วนฐานมีความหนาอย่างน้อย 2 มิลลิเมตร และปิดคลุมเนื้อเยื่อเหงือกหรือเพดานปากให้มากที่สุดเพื่อเพิ่มพื้นที่ผิวในการยึดเกาะกับเนื้อเยื่ออ่อน มีโอกาสแตกหักได้ง่ายกว่าชนิดอื่นๆและมีข้อเสียจากรูพรุน ของอะคริลิกที่ทำให้เกิดกลิ่นหรือคราบฝังลึกลงในผิวอะคริลิกได้
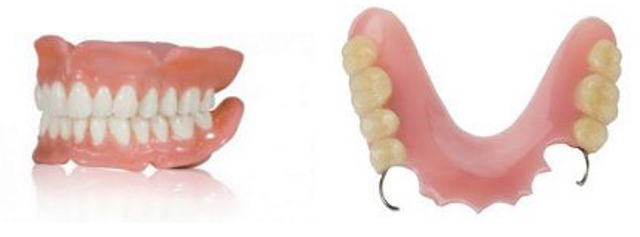
3. ฐานไวนิล (Valplast) เป็นฐานฟันปลอมที่มีความยืดหยุ่นสูงน้ำหนักเบาไม่แตกหักได้ง่ายเหมือนชนิดอื่นๆแต่ไม่ควรใช้ฐานฟันปลอมชนิดนี้รองรับซี่ฟันปลอมหลายซี่เพื่อรับแรงในการบดเคี้ยวเพราะความยืดหยุ่นของฐานที่มากเกินไปจึงทำให้ประสิทธิภาพในการบดเคี้ยวลดลงและอาจส่งผลเสียต่อข้อต่อขากรรไกรที่ทำให้เกิดการเคลื่อนหรือเสื่อมได้